Η ψωρίαση θεωρούνταν κάποτε μια δερματολογική πάθηση όπως το έκζεμα, αλλά στην πραγματικότητα είναι μια αυτοάνοση διαταραχή που σχετίζεται περισσότερο με τη ρευματοειδή αρθρίτιδα και τον λύκο (ΣΕΛ).
Όπως λέει και το όνομά της, μια αυτοάνοση διαταραχή είναι μια διαταραχή κατά την οποία το ανοσοποιητικό σύστημα του σώματος στρέφει την άμυνά του εναντίον του εαυτού του, επιτιθέμενο σε κύτταρα και ιστούς που λανθασμένα θεωρεί ότι είναι επιβλαβή.
Με την ψωρίαση, ο πρωταρχικός στόχος της επίθεσης είναι τα κύτταρα στην εξωτερική στιβάδα του δέρματος, που είναι γνωστή ως επιδερμίδα, γεγονός που οδηγεί στο σχηματισμό ξηρών, ερυθρών, φολιδωτών βλαβών που ονομάζονται πλάκες.
Οι ερευνητές δεν κατανοούν πλήρως τι προκαλεί τη δυσλειτουργία του ανοσοποιητικού συστήματος με αυτόν τον τρόπο, αλλά πιστεύουν ότι παίζουν ρόλο τόσο γενετικοί όσο και περιβαλλοντικοί παράγοντες.
Φλεγμονή
Η ψωρίαση χαρακτηρίζεται από φλεγμονή. Η φλεγμονή παίζει ρόλο σε πολλές παθήσεις και, σε γενικές γραμμές, ξεκινά όταν ένας τύπος λευκών αιμοσφαιρίων ( Τ-κύτταρα) εντοπίζει έναν παθογόνο μικροοργανισμό.
Σε απάντηση της εισβολής του παθογόνου μικροβίου, τα Τ-κύτταρα μετακινούνται στον προσβεβλημένο ιστό και απελευθερώνουν μια φλεγμονώδη πρωτεΐνη που ονομάζεται παράγοντας νέκρωσης όγκων (TNF).
Στην περίπτωση της ψωρίασης, δεν υπάρχει παθογόνο αίτιο. Αντίθετα, τα Τ-κύτταρα μεταναστεύουν ξαφνικά και ανεξήγητα στην επιδερμίδα και εκκρίνουν TNF σαν να δέχεται επίθεση το σώμα.
Η επακόλουθη φλεγμονή πιστεύεται ότι διεγείρει την υπερπαραγωγή δερματικών κυττάρων, γνωστών ως κερατινοκύτταρα, τα οποία αποτελούν περίπου το 90% της επιδερμίδας.
Υπό φυσιολογικές συνθήκες, τα κερατινοκύτταρα αναπτύσσονται και αποβάλλονται σε 28 έως 30 ημέρες. Στην ψωρίαση, ο χρόνος αυτός μειώνεται σε μόλις τρεις έως πέντε ημέρες.
Η επιταχυνόμενη παραγωγή των κυττάρων προκαλεί κυριολεκτικά την προώθηση τους μέσα από το προστατευτικό εξωτερικό στρώμα της επιδερμίδας, που ονομάζεται κεράτινη στιβάδα, οδηγώντας στο σχηματισμό ξηρών, φολιδωτών πλακών.
Άλλες λιγότερο συχνές μορφές της νόσου προκαλούν την ανάπτυξη φυσαλίδων γεμάτων πύον (φλυκταινώδης ψωρίαση) ή υγρές βλάβες σε πτυχές του δέρματος (ανάστροφη ψωρίαση).
Γενετική
Η κληρονομικότητα πιστεύεται ότι παίζει κεντρικό ρόλο στην ανάπτυξη της ψωρίασης.
Αν και η ακριβής σύνδεση δεν έχει ακόμη εξακριβωθεί, οι επιστήμονες έχουν εντοπίσει τουλάχιστον 25 γενετικές μεταλλάξεις που αυξάνουν τον κίνδυνο εμφάνισης της νόσου σε ένα άτομο.
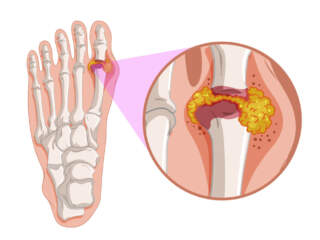
Μεταξύ αυτών, μια μετάλλαξη γνωστή ως CARD14 εκτιμάται ότι συνδέεται στενά τόσο με την ψωρίαση κατά πλάκας όσο και με τη φλυκταινώδη ψωρίαση, καθώς και με μια σχετιζόμενη διαταραχή γνωστή ως ψωριασική αρθρίτιδα.
Το να έχει κανείς μία ή περισσότερες από αυτές τις μεταλλάξεις δεν σημαίνει ότι θα εμφανίσει ψωρίαση, αλλά αυξάνει τον ενδεχόμενο εμφάνισής της.
Σύμφωνα με μια ανασκόπηση του 2015 στο Current Dermatology Report, ένα παιδί με δύο γονείς με ψωρίαση έχει τουλάχιστον 50% πιθανότητα να εμφανίσει τη νόσο.
Ο αντίκτυπος της γενετικής αποδεικνύεται περαιτέρω από μελέτες σε διδύμους, στις οποίες η ψωρίαση είναι τρεις φορές πιο πιθανό να προσβάλει και τους δύο μονοζυγωτικούς διδύμους από ό,τι δύο μη μονοζυγωτικούς διδύμους.
Παράγοντες κινδύνου για ψωρίαση
Αν και η κληρονομικότητα μπορεί να προδιαθέτει για την εμφάνιση ψωρίασης, είναι δυνατόν να έχει κανείς μια μετάλλαξη -ακόμη και τη μετάλλαξη CARD14- και να μην εκδηλώσει ποτέ ψωρίαση.
Προκειμένου να εμφανιστεί η νόσος, οι επιστήμονες πιστεύουν ότι απαιτείται ένα περιβαλλοντικό έναυσμα για την ενεργοποίησή της.
Αυτό αποδεικνύεται, εν μέρει, από μια ποικιλία καταστάσεων που είναι γνωστό ότι πυροδοτούν ένα οξύ επεισόδιο (γνωστό ως έξαρση).
Αυτές είναι μεταξύ άλλων οι λοιμώξεις, το δερματικό τραύμα, η παχυσαρκία και φάρμακα.
Λοιμώξεις
Κάθε είδους λοίμωξη μπορεί να προκαλέσει την εμφάνιση ή την έξαρση της ψωρίασης. Αυτό ισχύει ιδιαίτερα για την σταγονοειδή ψωρίαση, η οποία σχεδόν πάντα εμφανίζεται μετά από μια λοίμωξη, κυρίως μια στρεπτοκοκκική λοίμωξη.
Η σταγονοειδής ψωρίαση είναι ο δεύτερος πιο κοινός τύπος ψωρίασης και αυτός που προσβάλλει τα παιδιά συχνότερα από τους ενήλικες.
Ο HIV είναι άλλη μια λοίμωξη που συνδέεται συχνά με την ψωρίαση. Ενώ τα άτομα με HIV δεν έχουν ψωρίαση συχνότερα από τα άτομα του γενικού πληθυσμού, η σοβαρότητα της νόσου τείνει να είναι πολύ χειρότερη.
Αυτό δεν προκαλεί έκπληξη, δεδομένου ότι ο HIV καταστέλλει περαιτέρω ένα ήδη δυσλειτουργικό ανοσοποιητικό σύστημα.
Δερματικό Τραύμα
Κάθε είδους τραύμα στο δέρμα (όπως κόψιμο, εκδορά, χειρουργικό τραύμα, τατουάζ, έγκαυμα ή ηλιακό έγκαυμα) μπορεί να προκαλέσει έξαρση της νόσου.
Αυτό είναι γνωστό ως φαινόμενο Koebner, μια αντίδραση που εμφανίζεται κατά μήκος της γραμμής ενός δερματικού τραύματος.
Συγκεκριμένα σε άτομα με δερματοπάθειες, όπως η ψωρίαση, μετά τον τραυματισμό υγιούς δέρματος, εμφανίζεται στο συγκεκριμένο σημείο μια νέα βλάβη, η οποία κλινικά και ιστοπαθολογικά είναι πανομοιότυπη με την υποκείμενη νόσο.
Το φαινόμενο αυτό ονομάζεται φαινόμενο Koebner ή ισομορφικό φαινόμενο, που σημαίνει «όμοια απάντηση».
Οι επιστήμονες δεν κατανοούν απόλυτα γιατί συμβαίνει αυτό, αλλά υποψιάζονται ότι οι φλεγμονώδεις πρωτεΐνες (κυτοκίνες) υπερδιεγείρουν το δέρμα και ενεργοποιούν αυτοάνοσα αντισώματα (αυτοαντισώματα) που υποδαυλίζουν μια φλεγμονώδη αντίδραση.
Ακόμη και το έντονο τρίψιμο του δέρματος ή η τριβή από ένα σφιχτό κολάρο ή ζώνη μπορεί να προκαλέσει αντίδραση.
Δεν υπάρχει τρόπος να αποφευχθεί μια αντίδραση Koebner, αλλά μπορεί κανείς να μειώσει τον κίνδυνο εφαρμόζοντας αντηλιακό, αποφεύγοντας το ξύσιμο και φορώντας πιο μαλακά υφάσματα.
Σε περίπτωση που πάσχει κανείς από ψωρίαση, είναι ιδιαίτερα σημαντικό να αντιμετωπίζονται αμέσως οι μικροτραυματισμοί του δέρματος.
Το δέρμα πρέπει να καθαρίζεται με σαπούνι και νερό, να εφαρμόζεται μια αντιβιοτική αλοιφή και να καλύπτεται το τραύμα με επίδεσμο.
Ένας επίδεσμος που χρησιμοποιείται για συμπίεση μπορεί να είναι ιδιαίτερα χρήσιμος.
Με τον τρόπο αυτό μπορεί να μειωθεί η πιθανότητα οξείας έξαρσης.
Παχυσαρκία
Μια μελέτη του 2017 που πραγματοποιήθηκε στην Πολωνία δείχνει ότι η παχυσαρκία αποτελεί σημαντικό παράγοντα κινδύνου για την ψωρίαση.
Είναι γνωστό ότι η υπερβολική συσσώρευση λιποκυττάρων (κύτταρα που αποθηκεύουν λίπος) διεγείρει την παραγωγή κυτοκινών. Η αντίδραση αυτή συνδέεται στενά με την αύξηση του δείκτη μάζας σώματος (ΔΜΣ) ενός ατόμου.
Πιστεύεται ότι, σε κάποιο σημείο, η φλεγμονή που προκαλείται από την παχυσαρκία μπορεί να υποκινήσει την εκδήλωση συμπτωμάτων ψωρίασης.
Αυτό συχνά παρουσιάζεται με τη μορφή της ανάστροφης ψωρίασης, του τύπου που αναπτύσσεται στις πτυχές του δέρματος ( μεταξύ των οποίων οι μασχάλες, οι πτυχές κάτω από το στήθος, ανάμεσα στους γλουτούς ή στις πτυχές της βουβωνικής χώρας ή της κοιλιάς).
Αυτές δεν είναι μόνο οι περιοχές με τη μεγαλύτερη συσσώρευση λιποκυττάρων, αλλά και αυτές όπου το δέρμα είναι πιο πιθανό να ακουμπάει μεταξύ του, προκαλώντας τριβή.
Η παχυσαρκία μπορεί επίσης να επηρεάσει τη θεραπεία της ψωρίασης, απαιτώντας αύξηση της θεραπευτικής δόσης για να επιτευχθεί το επιθυμητό αποτέλεσμα. Το γεγονός αυτό, με τη σειρά του, αυξάνει τον κίνδυνο παρενεργειών.
Φάρμακα
Ορισμένα φάρμακα μπορούν επίσης να προκαλέσουν συμπτώματα ψωρίασης.
Δεν είναι σαφές γιατί συμβαίνει αυτό και γιατί ορισμένοι άνθρωποι επηρεάζονται και άλλοι όχι. Μερικοί από τους συνηθισμένους υπαίτιους είναι οι εξής:
- Φάρμακα για την υψηλή αρτηριακή πίεση, συμπεριλαμβανομένων των β-αναστολέων και των αναστολέων ΜΕΑ
- Το λίθιο, που συνταγογραφείται για τη θεραπεία διπολικών διαταραχών
- Ορισμένα τροποποιητικά της νόσου αντιρευματικά φάρμακα (DMARDs), όπως το Plaquenil (υδροξυχλωροκίνη) και το Aralen (χλωροκίνη)
- Ιντερφερόνες, που χρησιμοποιούνται συχνά για τη θεραπεία της ηπατίτιδας C
- Μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ)
- Τερμπιναφίνη, ένα αντιμυκητιασιακό φάρμακο
- Τετρακυκλίνες
Οι αναστολείς του παράγοντα νέκρωσης όγκων-α (TNF-α) που χρησιμοποιούνται για τη θεραπεία αυτοάνοσων διαταραχών – μεταξύ των οποίων το Remicade (infliximab), το Humira (adalimumab) και το Enbrel (etanercept) – μπορούν επίσης να προκαλέσουν συμπτώματα ψωρίασης κατά τους πρώτους δύο μήνες της θεραπείας, καθώς ο οργανισμός προσαρμόζεται στο φάρμακο.
Τα από του στόματος κορτικοστεροειδή που χρησιμοποιούνται για τη θεραπεία της ψωρίασης μπορεί να προκαλέσουν σοβαρά συμπτώματα rebound (υποτροπή, αναζωπύρωση) εάν διακοπούν απότομα.
Εάν τα κορτικοστεροειδή δεν είναι πλέον απαραίτητα, ο γιατρός θα βοηθήσει στη σταδιακή διακοπή του φαρμάκου, ώστε να μην συμβεί αυτό.
Τρόπος ζωής και περιβάλλον
Ο τρόπος (ακόμη και ο τόπος) που ζει κανείς μπορεί να παίξει ρόλο στον κίνδυνο εμφάνισης ψωρίασης και στην δυνατότητά του να αντιμετωπίσει τη νόσο.
Κάπνισμα
Με δεδομένο το πόσο επιβλαβές είναι το τσιγάρο για τη γενική μας υγεία, δεν προκαλεί έκπληξη το γεγονός ότι μπορεί επίσης να αυξήσει τον κίνδυνο εμφάνισης ψωρίασης.
Στην πραγματικότητα, έρευνα που δημοσιεύθηκε στο περιοδικό Psoriasis υποδηλώνει ότι το πόσο καπνίζει κανείς κάθε μέρα συνδέεται άμεσα με τον κίνδυνο εμφάνισης νέων ή υποτροπιαζόντων συμπτωμάτων.
Το κάπνισμα μπορεί επίσης να επηρεάσει την ανταπόκριση του οργανισμού στη θεραπεία που ακολουθείται, καθώς ευνοεί τη συστηματική φλεγμονή, μειώνοντας την αποτελεσματικότητα των αντιφλεγμονωδών φαρμάκων.
Stress
Το άγχος έχει τεράστιο αντίκτυπο στο ανοσοποιητικό μας σύστημα και μπορεί να παίξει σημαντικό ρόλο στην εμφάνιση ψωρίασης.
Από την άλλη πλευρά, οι οξείες εξάρσεις της ψωρίασης μπορεί να προκαλέσουν στρες και να επιδεινώσουν την κατάσταση.
Για ορισμένους ανθρώπους, το στρες τόσο πυροδοτεί όσο και συντηρεί τη νόσο.
Παρά το γεγονός ότι το στρες δεν μπορεί να αποφευχθεί εντελώς, υπάρχουν πράγματα που μπορεί κανείς να κάνει για να το ελέγξει, όπως η τακτική άσκηση, η γιόγκα, ο διαλογισμός και οι βαθιές αναπνοές.
Το σωματικό άγχος -για παράδειγμα, από χειρουργική επέμβαση ή τοκετό- αποτελεί επίσης συχνό παράγοντα πυροδότησης των εξάρσεων της ψωρίασης.
Κρύος καιρός
Τα άτομα με ψωρίαση εμφανίζουν συχνά εξάρσεις κατά τους χειμερινούς μήνες ή όταν ταξιδεύουν σε μέρη με κρύο και ξηρό κλίμα.
Οι χαμηλές θερμοκρασίες αφαιρούν από τον αέρα την υγρασία, με αποτέλεσμα να ξηραίνεται το δέρμα.
Ο χειμώνας σχετίζεται επίσης με λιγότερο ηλιακό φως, το οποίο στερεί από το σώμα την υπεριώδη (UV) ακτινοβολία που είναι ευεργετική για το ψωριασικό δέρμα.
Η φωτοθεραπεία που χορηγείται στο ιατρείο ενός δερματολόγου μπορεί να βοηθήσει στην αντιμετώπιση αυτού του φαινομένου.
Έχοντας αυτό κατά νου, ο πολύς ήλιος μπορεί να προκαλέσει φλεγμονή και ηλιακό έγκαυμα, πυροδοτώντας τα συμπτώματα της ψωρίασης.
Το ίδιο ισχύει και για τη χρήση σολάριουμ ή λαμπτήρων μαυρίσματος, τα οποία πρέπει να αποφεύγονται.
Γλουτένη
Έρευνα από το Πανεπιστήμιο της Καλιφόρνιας στο Σαν Φρανσίσκο αναφέρει ότι ορισμένα άτομα με ψωρίαση έχουν υψηλά επίπεδα αντισωμάτων γλουτένης που σχετίζονται με την αυτοάνοση διαταραχή της κοιλιοκάκης.
Αυτό υποδηλώνει ότι η γλουτένη, μια πρωτεΐνη που βρίσκεται σε ορισμένα δημητριακά, μπορεί να πυροδοτεί την ψωρίαση με τον ίδιο τρόπο που πυροδοτεί την κοιλιοκάκη.
Υπάρχουν μάλιστα ενδείξεις ότι μια δίαιτα χωρίς γλουτένη μπορεί να βελτιώσει τα συμπτώματα σε άτομα που παρουσιάζουν ανθεκτικότητα στις παραδοσιακές θεραπείες της ψωρίασης.
Πολλά από αυτά τα άτομα μπορεί να έχουν μη διαγνωσμένη κοιλιοκάκη ή μη σχετιζόμενη με την κοιλιοκάκη ευαισθησία στη γλουτένη.
Χρειάζεται, ωστόσο, περισσότερη έρευνα σχετικά με αυτή την ενδεχόμενη σύνδεση. Δεν είναι ασυνήθιστο για τα άτομα με ψωρίαση να έχουν πολλαπλά αυτοάνοσα νοσήματα, συχνά με κοινά εκλυτικά αίτια και αλληλοεπικαλυπτόμενα συμπτώματα.