Όταν αισθάνεστε έτοιμη να δημιουργήσετε οικογένεια και δεν μπορείτε να μείνετε έγκυος, ενδέχεται να είναι κάτι το απογοητευτικό και δυσβάσταχτο.
Ακόμα και αν έχετε κάνει ό,τι μπορείτε για να προγραμματίσετε την εγκυμοσύνη, όπως το να έχετε τακτικές επαφές, να παρακολουθείτε το γόνιμο χρονικό διάστημα και να παίρνετε προγεννητικές βιταμίνες, η εγκυμοσύνη μπορεί να μην επιτευχθεί αμέσως.
Παρακάτω εξηγούμε ποιοι παράγοντες μπορεί να επηρεάζουν την ικανότητά σας να μείνετε έγκυος και πότε πρέπει να εξετάσετε το ενδεχόμενο να ζητήσετε βοήθεια.
Τι είναι η υπογονιμότητα;
Ως υπογονιμότητα ορίζεται η αδυναμία σύλληψης. Για τις γυναίκες με άνδρες συντρόφους, αυτό ισχύει μετά από ένα χρόνο σεξ χωρίς προφυλάξεις όταν είναι κάτω των 35 ετών και μετά από έξι μήνες για τις γυναίκες 35 ετών και άνω.
Για τις γυναίκες σε ομόφυλη συμβίωση, η υπογονιμότητα ορίζεται ως η αδυναμία σύλληψης μετά από 12 μήνες γονιμοποιήσεων με δότη όταν η γυναίκα είναι κάτω των 35 ετών και μετά από έξι μήνες γονιμοποιήσεων για τις γυναίκες 35 ετών και άνω. Το 12% έως 15% των ζευγαριών αντιμετωπίζουν πρόβλημα τεκνοποίησης.
Η πλειονότητα των γυναικών θα μείνουν έγκυες μέσα στους πρώτους 12 μήνες της προσπάθειας σύλληψης με τακτικές επαφές χωρίς προφυλάξεις.
Μετά από έξι μήνες έως ένα χρόνο προσπαθειών – ανάλογα με την ηλικία της γυναίκας – συνιστάται στο ζευγάρι να προσέλθει για αξιολόγηση της υπογονιμότητας.
Σε αυτό το σημείο, το πιθανότερο είναι ότι υπάρχει κάποιο πρόβλημα που εμποδίζει την εγκυμοσύνη.
Και αν είστε γυναίκα άνω των 40 ετών που προσπαθεί να συλλάβει, συνιστάται πάντα μια συζήτηση με έναν ειδικό σε θέματα αναπαραγωγής.
Τι προκαλεί την υπογονιμότητα;
Τόσο οι άνδρες όσο και οι γυναίκες μπορεί να έχουν παθήσεις που επηρεάζουν την ικανότητά τους να τεκνοποιήσουν.
Η αξιολόγηση της υπογονιμότητας μπορεί να βοηθήσει στον προσδιορισμό της αιτίας της.
Ωστόσο, για περίπου το ένα τρίτο των ζευγαριών που παρουσιάζουν υπογονιμότητα, η αιτία παραμένει άγνωστη.
Υπογονιμότητα στις γυναίκες
Οι συνήθεις αιτίες υπογονιμότητας στις γυναίκες είναι οι εξής:
- Απόφραξη της σάλπιγγας. Οι φραγμένες ή ουλώδεις σάλπιγγες που εμποδίζουν το σπέρμα να φτάσει στο ωάριο αποτελούν συχνή αιτία υπογονιμότητας. Το ιστορικό πυελικών λοιμώξεων, σεξουαλικώς μεταδιδόμενων νοσημάτων ή ενδομητρίωσης αυξάνει τον κίνδυνο απόφραξης των σαλπίγγων.
- Διαταραχές της ωορρηξίας. Μερικές φορές οι γυναίκες δεν έχουν τακτική ωορρηξία, που αποτελεί τη διαδικασία της απελευθέρωσης των ωαρίων από τις ωοθήκες προς γονιμοποίηση. Οι σπάνιες ή χαμένες περίοδοι μπορεί να αποτελούν ένδειξη του συνδρόμου πολυκυστικών ωοθηκών (PCOS), ορμονικών ανισορροπιών, στρες ή χαμηλού σωματικού βάρους. Η παχυσαρκία μπορεί επίσης να οδηγήσει σε προβλήματα ωορρηξίας.
- Ανωμαλίες της μήτρας. Ορισμένες καταστάσεις δυσχεραίνουν την προσκόλληση ενός γονιμοποιημένου ωαρίου (έμβρυο) στο τοίχωμα της μήτρας. Τα ινομυώματα της μήτρας (μη καρκινικοί όγκοι στο τοίχωμα της μήτρας), ο ουλώδης ιστός, οι πολύποδες του ενδομητρίου ή μια μήτρα με ανώμαλο σχήμα μπορεί να μειώσουν τις πιθανότητες κυοφορίας.
Υπογονιμότητα στους άνδρες
Οι συνήθεις αιτίες υπογονιμότητας στους άνδρες είναι οι εξής:
- Διαταραχές του σπέρματος. Ένας άνδρας μπορεί να έχει χαμηλό αριθμό σπερματοζωαρίων ή το σπέρμα του να έχει ανώμαλο σχήμα. Μερικές φορές τα σπερματοζωάρια έχουν χαμηλή κινητικότητα, πράγμα που σημαίνει ότι δυσκολεύονται να κινηθούν γρήγορα ή αποτελεσματικά προς το ωάριο. Αν και σπάνια, ορισμένοι άνδρες δεν έχουν καθόλου σπέρμα στο σπερματικό του υγρό τους (αζωοσπερμία).
- Κιρσοκήλες. Οι διογκωμένες φλέβες στο όσχεο αποτελούν συχνή αιτία ανδρικής υπογονιμότητας. Οι φραγμένες φλέβες μπορεί να αυξήσουν τη θερμοκρασία στο όσχεο, γεγονός που μπορεί να το κάνει πολύ ζεστό με αποτέλεσμα το σπέρμα να μην μπορεί να ευδοκιμήσει. Οι κιρσοκήλες μπορεί να οδηγήσουν σε χαμηλό αριθμό σπερματοζωαρίων.
- Κακή παροχή σπέρματος. Η πρόωρη εκσπερμάτιση, η παλίνδρομη εκσπερμάτιση (το σπέρμα πηγαίνει προς τα πίσω στο σώμα), η στυτική δυσλειτουργία ή οι αποφράξεις στους όρχεις ενδέχεται να μειώσουν τις πιθανότητες να φτάσει το υγιές σπέρμα στο ωάριο.
Παράγοντες κινδύνου υπογονιμότητας
Τόσο για τους άνδρες όσο και για τις γυναίκες, υπάρχουν διάφοροι παράγοντες κινδύνου που δυσχεραίνουν την εγκυμοσύνη:
- Ηλικία. Οι γυναίκες δεν μπορούν να συλλάβουν μετά τη διακοπή του εμμηνορροϊκού τους κύκλου, που συνήθως επέρχεται κάποια στιγμή όταν η ηλικία τους είναι στα 40 ή 50 έτη. Οι άνδρες παράγουν σπέρμα καθ’ όλη τη διάρκεια της ζωής τους, αλλά οι γυναίκες γεννιούνται με έναν καθορισμένο αριθμό ωαρίων που μειώνεται με την ηλικία.
- Σωματικό βάρος. Ένα πολύ χαμηλό ή μεγάλο σωματικό βάρος μπορεί να επηρεάσει τη γονιμότητα τόσο στους άνδρες όσο και στις γυναίκες. Στοχεύστε σε έναν υγιή δείκτη μάζας σώματος (ΔΜΣ) 18 έως 25.
- Θεραπείες κατά του καρκίνου. Θεραπείες όπως η χειρουργική επέμβαση, η χημειοθεραπεία, η ακτινοθεραπεία ή η ορμονοθεραπεία μπορούν να μειώσουν τη γονιμότητα σε άνδρες και γυναίκες.
- Επιλογές όσον αφορά τον τρόπο ζωής: Η μεγάλη κατανάλωση αλκοόλ, η κατάχρηση ναρκωτικών ή το κάπνισμα μπορεί να επηρεάσει τη γονιμότητα και των δύο συντρόφων. Επιπλέον, οι υγειονομικές αρχές, μεταξύ των οποίων και τα Κέντρα Ελέγχου και Πρόληψης Νοσημάτων, συμβουλεύουν τις γυναίκες να μην ασκούν αυτές τις δραστηριότητες κατά τη διάρκεια της εγκυμοσύνης.
- Υποκείμενες παθήσεις: Καταστάσεις όπως ο διαβήτης, η νεφροπάθεια ή ακόμη και το χρόνιο στρες μπορεί να δυσχεράνουν την προσπάθεια των ζευγαριών να κυοφορήσουν.
Πώς επηρεάζει η ηλικία τη γονιμότητα στις γυναίκες;
Πιθανώς έχετε ακούσει τη φράση “το βιολογικό σας ρολόι χτυπά”. Αυτό αναφέρεται στο γόνιμο χρονικό παράθυρο μιας γυναίκας.
Κατά τη γέννηση, η γυναίκα διαθέτει περίπου 1 εκατομμύριο ωάρια, αλλά εκ φύσεως χάνει εκατοντάδες χιλιάδες από αυτά μέχρι να φτάσει στην εφηβεία.
Το σώμα σας συνεχίζει να χάνει ωάρια ό,τι κι αν κάνετε. Και ο ρυθμός με τον οποίο οι γυναίκες χάνουν τα ωάρια επιταχύνεται γύρω στην ηλικία των 37 ετών.
Η ποιότητα των ωαρίων που αποθηκεύονται στις ωοθήκες μειώνεται επίσης με την πάροδο του χρόνου.
Τα ωάρια με τα οποία γεννιέστε έχουν φυσικά παύσει να διαιρούν το DNA τους.
Ολοκληρώνουν αυτή τη διαδικασία, ή ωριμάζουν, όταν τα ωοτοκείτε 20 έως 40 χρόνια αργότερα.
Όσο περισσότερο χρόνο τα ωάρια παραμένουν κολλημένα στο ενδιάμεσο στάδιο της διαίρεσης, τόσο πιο πιθανό είναι αυτή η διαδικασία να πάει στραβά με αποτέλεσμα να δημιουργηθούν ωάρια με λάθος αριθμό χρωμοσωμάτων.
Αυτό έχει ως αποτέλεσμα να μην μένετε έγκυος, να έχετε αποβολές ή να αποκτάτε μωρά με γενετικά σύνδρομα λόγω χρωμοσωμικών ανωμαλιών.
Το συμπέρασμα: Η ποιότητα και ο αριθμός των ωαρίων που διαθέτει μια γυναίκα μειώνεται καθ’ όλη τη διάρκεια της ζωής της και η απώλεια ωαρίων επιταχύνεται γύρω στην ηλικία των 37 ετών, γεγονός που καθιστά πιο δύσκολη την εγκυμοσύνη.
Τι είναι η αξιολόγηση υπογονιμότητας;
Εάν αντιμετωπίζετε προβλήματα σύλληψης, ένας ειδικός σε θέματα υπογονιμότητας μπορεί να σας βοηθήσει.
Το πρώτο βήμα είναι να προγραμματίσετε μια αξιολόγηση υπογονιμότητας και για τους δύο συντρόφους.
Αυτή η πολύπλευρη αξιολόγηση περιλαμβάνει:
- Φυσική εξέταση και προσεκτική εξέταση του ιατρικού σας ιστορικού
- Αιματολογικές εξετάσεις για τον έλεγχο της ωορρηξίας (για τις γυναίκες), των επιπέδων ορμονών και της λειτουργίας του θυρεοειδούς και για να βεβαιωθείτε ότι δεν υπάρχουν σεξουαλικά μεταδιδόμενα νοσήματα
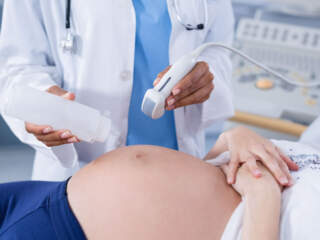
- Απεικονιστικές εξετάσεις για τον έλεγχο της μήτρας και των σαλπίγγων της γυναίκας
- Ανάλυση σπέρματος για την αξιολόγηση της υγείας του σπέρματος του άνδρα
Χρειάζομαι θεραπεία υπογονιμότητας;
Οι θεραπευτικές επιλογές εξαρτώνται από τα αποτελέσματα της αξιολόγησης της υπογονιμότητας.
Εάν ο γιατρός σας εντοπίσει κάποιο ιατρικό πρόβλημα που επηρεάζει τη γονιμότητα, όπως ινομυώματα ή κιρσοκήλες, η γονιμότητα μπορεί να αποκατασταθεί με τη θεραπεία του υποκείμενου προβλήματος με φάρμακα ή χειρουργική επέμβαση.
Άλλες θεραπείες γονιμότητας περιλαμβάνουν:
- Πρόκληση ωοθυλακιορρηξίας. Τα από του στόματος, τοπικά ή ενέσιμα φάρμακα βελτιώνουν τα μοτίβα της ωορρηξίας ή μπορεί να ευνοήσουν την απελευθέρωση περισσότερων του ενός ωαρίων κάθε μήνα, αυξάνοντας την πιθανότητα σύλληψης. Αυτή η θεραπεία μπορεί να βοηθήσει τις γυναίκες που δεν έχουν τακτική ωορρηξία.
- Ενδομήτρια σπερματέγχυση (IUI). Ένας μικρός καθετήρας εναποθέτει σπέρμα καλής ποιότητας απευθείας στη μήτρα της γυναίκας όταν αυτή έχει ωορρηξία. Η IUI εξαλείφει την ανάγκη να διασχίσει το σπέρμα κολυμπώντας τον κολπικό σωλήνα για να γονιμοποιήσει το ωάριο, γεγονός που αυξάνει τις πιθανότητες εγκυμοσύνης. Οι περισσότερες γυναίκες συνδυάζουν την πρόκληση ωορρηξίας με την IUI.
- Εξωσωματική γονιμοποίηση (IVF). Κατά τη διάρκεια αυτής της διαδικασίας, ένα ή περισσότερα ωάρια αφαιρούνται από τις ωοθήκες και γονιμοποιούνται με σπέρμα στο εργαστήριο. Ο γιατρός επιλέγει το έμβρυο που έχει τις μεγαλύτερες πιθανότητες επιτυχίας και το μεταφέρει στη μήτρα, όπου μπορεί να εμφυτευτεί και να προκαλέσει εγκυμοσύνη. Τυχόν εναπομείναντα έμβρυα μπορούν να καταψυχθούν και να χρησιμοποιηθούν σε μελλοντικούς κύκλους εξωσωματικής γονιμοποίησης.
Κάθε τύπος θεραπείας γονιμότητας συνοδεύεται από τους δικούς του κινδύνους και τα δικά του οφέλη.
Οι θεραπείες διαφέρουν επίσης σημαντικά ως προς το κόστος και την επεμβατικότητα.
Κάθε ζευγάρι και η πορεία του προς τη δημιουργία οικογένειας είναι μοναδικό, γι’ αυτό μιλήστε με τον γιατρό σας για τις εναλλακτικές σας επιλογές.